L'obésité représente un enjeu de santé publique majeur à l'échelle mondiale, et la France ne fait pas exception. Cette maladie chronique complexe, loin d'être une simple question esthétique, est associée à une multitude de comorbidités et à une mortalité accrue. La prise en charge de l'obésité est rendue d'autant plus délicate par une méconnaissance de sa physiopathologie chez certains professionnels de santé, ainsi que par la stigmatisation que subissent les personnes concernées, avec des répercussions psychologiques et socioprofessionnelles considérables.
L'Étendue du Phénomène en France
Les chiffres dressent un constat préoccupant. À l'échelle mondiale, l'Organisation Mondiale de la Santé estime que plus de 650 millions d'adultes sont atteints d'obésité, représentant environ 13% de la population adulte, et que 1,9 milliard de personnes souffrent de surpoids. En France, la situation est tout aussi alarmante. Une étude de février 2023, relayée par la Ligue contre l'obésité, révèle que 17% des adultes français, soit 6 millions de personnes, sont en situation d'obésité, dont 5% souffrent d'obésité de grade 2 (IMC ≥ 35 kg/m²).
La prévalence de l'obésité n'est pas uniforme. Elle varie significativement selon l'âge et le sexe, les femmes étant plus touchées que les hommes. Une tendance particulièrement inquiétante est son augmentation rapide chez les jeunes adultes, dans la tranche d'âge 18-25 ans, notamment en ce qui concerne l'obésité sévère et complexe. Géographiquement, la prévalence est plus élevée dans la partie nord de la France, dépassant les 20% dans certains départements, ainsi que dans les Départements et Régions d'Outre-Mer (DROM), à l'exception de La Réunion. Il est également observé que le surpoids et l'obésité tendent à être plus fréquents chez les personnes issues des catégories sociales les moins favorisées, une tendance qui s'est accentuée ces dernières années.
Comprendre l'Indice de Masse Corporelle (IMC)
Pour évaluer la corpulence, l'Indice de Masse Corporelle (IMC) est l'outil le plus couramment utilisé. Il se calcule en divisant le poids d'une personne en kilogrammes par le carré de sa taille en mètres :
IMC = Poids (kg) / Taille (m)²
L'Organisation Mondiale de la Santé (OMS) a défini des seuils pour classifier la corpulence :
- Moins de 16,5 : Dénutrition
- Entre 16,5 et 18,5 : Maigreur
- Entre 18,5 et 25 : Valeur de référence
- Entre 25 et 30 : Surpoids
- Entre 30 et 35 : Obésité modérée
- Entre 35 et 40 : Obésité sévère
- Au-delà de 40 : Obésité massive

L'Obésité : Une Maladie Chronique aux Multiples Facettes
Il est crucial de comprendre que l'obésité n'est pas une simple question d'apparence. C'est une maladie chronique, multifactorielle, qui représente un terreau fertile pour le développement d'autres affections graves. Les risques cardiovasculaires, première cause de décès dans le monde, le diabète de type 2, la stéatohépatite non alcoolique (NASH), certains types de cancers (notamment du côlon et du sein), ainsi que des troubles musculo-squelettiques, voient leur incidence significativement augmentée en présence d'obésité. L'obésité peut ainsi être considérée comme « la porte d’entrée » vers les maladies chroniques les plus prévalentes de notre époque.
La pandémie de Covid-19 a mis en lumière le rôle de l'obésité comme facteur de risque aggravant. Les personnes obèses ont vu leur risque d'admission en réanimation doubler, et leur risque de décès multiplié par deux à trois. En 2020, près de la moitié des patients atteints de Covid-19 admis en soins intensifs présentaient une obésité. Dans ce contexte, le diabète et l'obésité sévère sont apparus comme des déterminants majeurs de morbi-mortalité, conduisant à l'élaboration de recommandations nationales spécifiques.
Les risques de l'obésité ! - C'est pas sorcier [Intégrale]
La Feuille de Route Obésité : Un Plan Ministériel pour une Prise en Charge Améliorée
Face à l'ampleur du problème, des initiatives gouvernementales ont été mises en place pour structurer et améliorer la prise en charge de l'obésité en France. Dès 2012, 37 Centres Spécialisés Obésité (CSO) ont été labellisés par le ministère de la Santé. Leur mission principale est de développer une prise en charge globale de l'obésité sévère, couvrant les aspects médicaux, chirurgicaux et pédiatriques, tout en animant le réseau de soins de proximité avec la médecine de ville.
L'amélioration de la prise en charge de l'obésité est également au cœur de la "Feuille de route Prise en charge de l'obésité 2019-2022". Piloté par la Direction générale de l'offre de soins (DGOS), la Direction générale de la santé (DGS) et la Caisse nationale d'assurance maladie (CNAM), ce plan met l'accent sur le renforcement du rôle des CSO, y compris les quatre situés en Île-de-France (dont trois à l'AP-HP). Ces centres sont essentiels pour organiser des parcours patients personnalisés et de proximité, agir comme des centres de recours pour les cas d'obésité les plus complexes, réguler la chirurgie bariatrique, et promouvoir la formation, l'information, ainsi que le soutien à l'innovation et à la recherche.
Les médecins référents des CSO de l'AP-HP jouent un rôle clé dans l'élaboration et le pilotage de ces plans, en collaboration étroite avec les représentants des patients. Une nouvelle labellisation des CSO est prévue, basée sur un cahier des charges renforcé, afin de consolider leur place dans le parcours de soins, en accord avec les nouvelles recommandations sur l'obésité de l'adulte publiées en 2022 par la Haute Autorité de Santé (HAS) et le parcours de soin actualisé en 2023.
Les Centres Spécialisés Obésité (CSO) de l'AP-HP
L'Assistance Publique - Hôpitaux de Paris (AP-HP) héberge plusieurs CSO qui jouent un rôle central dans la prise en charge des cas d'obésité sévère et complexe. Ces centres s'inscrivent dans une démarche de prise en charge de troisième recours, garantissant des parcours de soins structurés, lisibles et accessibles pour les patients.
Les CSO de l'AP-HP sont organisés par grandes zones géographiques :
- CSO IDF Nord : Englobant les hôpitaux Avicenne, Jean-Verdier, Bichat, Louis-Mourier, Robert-Debré, et René-Muret. Le Pr. Jean-Claude Carel, basé à l'hôpital Robert-Debré, en est le référent médical.
- CSO IDF Centre : Comprenant les hôpitaux Pitié-Salpêtrière, Ambroise-Paré, Cochin (avec sa Maison des adolescents), Trousseau, et Necker-Enfants Malades. Le Pr. Jean-Michel Oppert, à l'hôpital de la Pitié-Salpêtrière, est le référent médical de ce pôle.
- CSO IDF Sud : Composé de l'Hôpital européen Georges-Pompidou et des hôpitaux Antoine-Béclère, Bicêtre, Paul-Brousse, et Henri-Mondor.
En complément de ces CSO, l'AP-HP dispose de :
- Cinq centres de référence maladies rares : Spécialisés dans la prise en charge des patients atteints du syndrome de Prader-Willi et d'autres syndromes associés à des troubles du comportement alimentaire (TCA). Ces centres sont situés à l'Hôpital de la Pitié-Salpêtrière, à l'Hôpital Marin à Hendaye (pour les adultes), et aux Hôpitaux Trousseau, Necker-Enfants Malades et Robert-Debré (pour les enfants).
- Deux centres de soins de suite et de réadaptation (SSR) : L'Hôpital Maritime de Berck et l'Hôpital Marin de Hendaye, rattachés au CSO IDF Centre, qui offrent des soins de réadaptation spécifiques.
L'Activité des CSO et les Perspectives de Prise en Charge
En 2021, l'AP-HP a pris en charge plus de 44 000 patients en situation d'obésité, tous services et types de séjours confondus. Au sein des hôpitaux abritant un CSO, près de 27 700 patients ont été pris en charge, dont une majorité de nouveaux patients (77%). Plus de 1 200 actes de chirurgie bariatrique ont été réalisés dans ces centres. Bien que plus de 700 000 personnes aient bénéficié de cette chirurgie en France à ce jour, les données de la CNAM soulignent un défi majeur : près de 50% des patients n'ont plus de suivi à 5 ans post-opératoire.
Dans les maternités, 11% des accouchements concernent des femmes en situation d'obésité. L'hôpital de la Pitié-Salpêtrière est particulièrement spécialisé dans l'accueil des femmes atteintes d'obésité morbide (IMC ≥ 50 kg/m²), prenant en charge la quasi-totalité de ces patientes.
Les CSO jouent également un rôle crucial dans l'éducation thérapeutique du patient (ETP), proposant 16 programmes dédiés à l'obésité, dont 6 spécifiquement conçus pour les enfants et adolescents de moins de 16 ans. Pour les situations d'urgence, quatre SAMU bariatriques opérationnels, financés par la DGOS dans le cadre du Plan Obésité, sont basés dans les SAMU des départements 75, 92, 93 et 94, offrant une réponse rapide et spécialisée à l'échelle de la région.
Recherche et Expérimentations : Vers de Nouvelles Solutions
La recherche est un pilier essentiel dans la lutte contre l'obésité. Les services des CSO sont activement impliqués dans de nombreux programmes de recherche clinique, de recherche sur la performance du système de soins, et de recherche infirmière et paramédicale. Ils collaborent avec l'Agence nationale de la recherche, participent à des projets européens, et agissent en tant qu'investigateurs principaux pour des protocoles industriels. De plus, ils sont fortement engagés dans le réseau national de recherche sur l'obésité (FORCE), soutenu par le réseau French Clinical Research Infrastructure Network.
L'article 51 de la loi de financement de la sécurité sociale de 2018 a ouvert la voie à l'expérimentation de nouvelles organisations de santé grâce à des financements innovants. L'AP-HP participe activement à deux de ces expérimentations :
- « OBEPEDIA » : Ce projet national vise à améliorer la prise en charge des enfants et adolescents atteints d'obésité sévère et/ou complexe. Il implique une collaboration étroite entre les CSO (notamment ceux des hôpitaux Trousseau et Robert-Debré) et les équipes de proximité en ville, ainsi que les acteurs sociaux et médico-sociaux (écoles, collectivités territoriales). En 2022, 28 patients ont été inclus dans cette expérimentation.
- « OBEPAR » : Cette initiative rassemble les quatre CSO d'Île-de-France dans le but d'optimiser le suivi à long terme des patients ayant bénéficié d'une chirurgie de l'obésité. L'inclusion des patients a débuté début 2023.
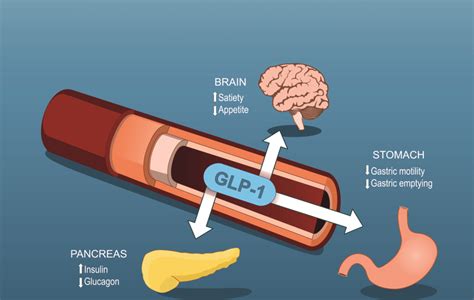
Progrès Thérapeutiques : Un Horizon d'Espoir
Les cinq dernières années ont été marquées par des avancées thérapeutiques significatives dans la lutte contre l'obésité. Une nouvelle génération de médicaments, notamment les analogues du GLP-1, se révèle particulièrement prometteuse. Les essais cliniques ont montré que ces molécules peuvent induire des pertes de poids supérieures à 10% du poids total chez plus de deux tiers des participants. Des combinaisons avec d'autres molécules, comme le GIP, sont en cours de développement. Des données cruciales concernant l'efficacité à long terme, notamment sur le plan cardiovasculaire, sont attendues mi-2024, ouvrant la voie à un éventuel remboursement et à une mise sur le marché plus large. Parallèlement, un nouveau traitement ciblé est en développement pour les obésités génétiques rares et très sévères qui se manifestent dès l'enfance. Ces avancées thérapeutiques offrent un nouvel espoir pour les personnes souffrant de cette maladie complexe.