L'ischémie médullaire, bien que représentant une fraction minime des accidents vasculaires du système nerveux central (moins de 1% des AVC du SNC, et 5 à 8% des myélopathies aiguës), constitue une urgence neurologique grave dont le pronostic peut être sévère. Cette condition, résultant d'une interruption brutale de l'apport sanguin à la moelle épinière, engendre une souffrance tissulaire et peut conduire à des lésions irréversibles si la perfusion n'est pas rétablie rapidement. En France, on estime qu'elle touche 2 à 3 personnes sur 100 000 habitants chaque année, soit environ 1 300 à 2 000 nouveaux cas annuellement. Malgré sa rareté relative, sa prise en charge immédiate est cruciale pour limiter les séquelles neurologiques permanentes.
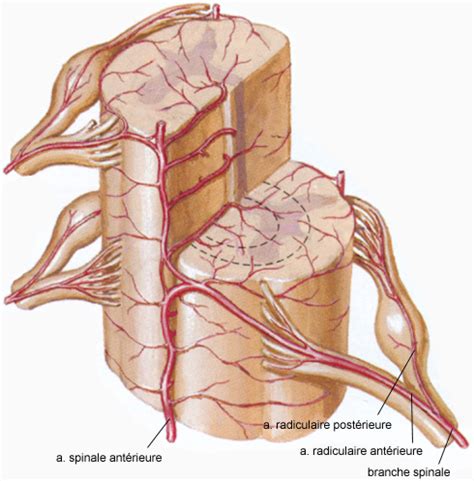
Comprendre l'Anatomie Vasculaire pour Mieux Appréhender l'Ischémie
La moelle épinière bénéficie d'une vascularisation complexe et segmentaire, assurée par une artère spinale antérieure médiane et deux artères spinales postérieures latérales. L'artère spinale antérieure, principale source d'irrigation pour les deux tiers antérieurs de la moelle, est alimentée par un réseau d'artères radiculo-médullaires. Parmi elles, l'artère d'Adamkiewicz, généralement d'origine gauche et située entre T8 et T10, joue un rôle prépondérant dans l'irrigation de la moelle thoraco-lombaire. Les artères spinales postérieures reçoivent leur apport sanguin de 10 à 20 artères radiculo-piales. L'ensemble de ces artères est issu des artères vertébrales cervicales, intercostales et lombaires.
Cette organisation vasculaire présente des points de vulnérabilité. L'artère spinale antérieure, en particulier dans sa partie cervicale supérieure et thoraco-lombaire, possède une circulation collatérale moins développée, la rendant susceptible à l'ischémie. Certaines régions, comme la région thoracique moyenne, sont considérées comme des "zones de partage" vasculaires, particulièrement à risque lors d'une diminution de l'apport sanguin. L'ischémie peut survenir sous deux formes principales : une ischémie globale secondaire à un bas débit sanguin systémique (arrêt cardiaque, hypotension sévère) affectant préférentiellement la substance grise, ou une ischémie focale touchant le territoire d'une artère spinale spécifique, le plus souvent l'artère d'Adamkiewicz, affectant alors les deux tiers antérieurs de la moelle. L'ischémie spinale postérieure est beaucoup plus rare.
Manifestations Cliniques : Au-delà de la Paraplégie Brutale
Les présentations cliniques de l'ischémie médullaire sont loin de se limiter aux tableaux classiques de para- ou tétraplégies brutales. Si la douleur dorsale soudaine, parfois irradiante en hémiceinture, est présente dans environ 70% des cas, le déficit sensitivo-moteur peut varier considérablement en degré et en étendue. Il peut s'agir de formes motrices partielles, parfois unilatérales, et s'accompagner de troubles sensitifs complexes qu'il est essentiel de ne pas négliger, notamment lors de la rééducation.
Les symptômes peuvent inclure :
- Déficit Moteur : Paraparésie ou paraparalysie flasque d'installation rapide, pouvant évoluer vers une tétraplégie dans les atteintes cervicales. Une sensation de "jambes en coton" peut précéder la paralysie franche.
- Troubles Sensitifs : Altération de la sensibilité à la douleur et à la température, souvent disproportionnée par rapport aux autres sens. Des paresthésies, une perte de sensibilité, ou des douleurs neuropathiques intenses (brûlures, décharges électriques) peuvent survenir. La sensibilité profonde (proprioception, sensibilité vibratoire) est souvent relativement épargnée dans les syndromes de l'artère spinale antérieure.
- Troubles Sphinctériens : L'atteinte peut se manifester par des troubles vésico-sphinctériens isolés, tels que rétention urinaire, incontinence, ou constipation opiniâtre. Ces symptômes, parfois négligés, peuvent être les seuls signes d'alerte.
- Syndromes Spécifiques : Le syndrome de l'artère spinale antérieure, caractérisé par une paraplégie douloureuse avec déficit thermo-algique sous-lésionnel et troubles sphinctériens, contrastant avec une sensibilité profonde préservée, est le plus typique. Dans les cas d'ischémie plus limitée, un syndrome centromédullaire peut survenir. L'atteinte unilatérale peut mimer un syndrome de Brown-Séquard incomplet.
Il est crucial de noter que des épisodes précédents de déficits neurologiques transitoires médullaires sont parfois rapportés, et que des douleurs vertébrales peuvent précéder le déficit neurologique, parfois décalées de plus de 12 heures, particulièrement chez les adolescents après un traumatisme mineur.
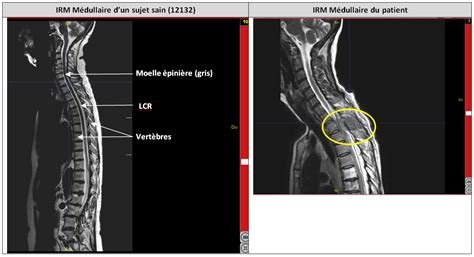
Diagnostic Radiologique : Un Défi Diagnostique
Le diagnostic radiologique de l'ischémie médullaire repose principalement sur l'imagerie par résonance magnétique (IRM) médullaire. Cependant, cet examen n'est pas toujours aisé, notamment en raison du délai d'apparition des anomalies et des diagnostics différentiels à éliminer.
- IRM Médullaire : L'IRM est l'examen de référence et doit être réalisée en urgence, idéalement dans les 6 heures suivant l'apparition des symptômes. Les séquences pondérées en T2 sont essentielles pour visualiser les lésions ischémiques sous forme d'hypersignaux. Néanmoins, il est important de savoir que ces anomalies peuvent être absentes ou discrètes dans les 12 à 24 heures suivant l'apparition des symptômes. Dans ces cas, un contrôle IRM 24 à 48 heures après le premier examen peut être nécessaire pour confirmer le diagnostic. L'aspect classique en IRM T2 est un hypersignal centromédullaire, bilatéral et symétrique, correspondant au territoire de l'artère spinale antérieure, parfois décrit comme un signe en "œil de hibou" ou "œil de serpent" sur les coupes axiales. Des hypersignaux postérieurs signent une atteinte du territoire spinal postérieur.
- Séquence de Diffusion : La séquence de diffusion, très sensible en cas d'ischémie cérébrale, est moins fiable dans l'ischémie médullaire en raison de la petite taille des lésions et de l'hétérogénéité du champ magnétique dans la région médullaire. Bien qu'elle puisse montrer une restriction de diffusion, des critères diagnostiques définitifs ne sont pas encore établis. Pour différencier une atteinte inflammatoire d'une atteinte ischémique, le calcul de la diffusivité radiale, plutôt que les séquences sagittales classiques, pourrait être nécessaire.
- Autres Examens : La ponction lombaire peut être utile pour exclure une cause infectieuse ou inflammatoire, en recherchant une pléiocytose, une hyperprotéinorachie ou des signes d'hémorragie. L'angio-scanner ou l'angio-IRM aortique sont recommandés pour explorer la vascularisation médullaire et identifier d'éventuelles malformations ou sténoses artérielles, particulièrement en cas de suspicion de dissection aortique. En cas d'infarctus cervical ou thoracique supérieur, une imagerie des troncs supra-aortiques est indiquée pour rechercher une pathologie des artères vertébrales.
Il est à noter que dans environ 20% des cas, aucune cause n'est identifiée, parlant alors d'ischémie médullaire idiopathique.
Facteurs de Risque et Étiologies : Une Intersection de Causes
Les facteurs de risque vasculaires classiques sont sur-représentés chez les patients atteints d'ischémie médullaire. L'hypertension artérielle (présente chez 70% des patients), le tabagisme (39%), le diabète et l'hyperlipidémie sont fréquemment observés. L'hypotension peropératoire prolongée est particulièrement redoutable lors des interventions chirurgicales majeures.
Les étiologies de l'ischémie médullaire sont multiples et peuvent être regroupées en plusieurs catégories :
- Causes Iatrogènes : La chirurgie de l'aorte thoraco-abdominale est la première cause iatrogène, responsable d'environ 30% des cas. Le clampage per-opératoire peut compromettre l'irrigation des artères intercostales qui alimentent la moelle. D'autres interventions chirurgicales thoraciques, l'artériographie, l'anesthésie spinale et épidurale, ou les infiltrations d'anti-inflammatoires foraminales peuvent également être en cause.
- Causes Vasculaires : L'athérosclérose des artères intercostales, les dissections aortiques et les malformations artério-veineuses médullaires (plus fréquentes chez les sujets jeunes) sont des causes importantes.
- Causes Traumatiques : Des traumatismes mineurs, parfois associés à une embolie fibrocartilagineuse, sont rapportés, particulièrement chez les enfants et adolescents.
- Autres Causes : Les accidents de plongée, dus à la décompression brutale et aux embolies gazeuses, constituent une cause émergente. La thrombose artérielle est une cause peu fréquente, tout comme la polyartérite noueuse.
Pronostic et Séquelles : Un Impact Fonctionnel Majeur
Les séquelles fonctionnelles de l'ischémie médullaire sont fréquentes et souvent graves, impactant significativement la qualité de vie des patients. L'ischémie médullaire entraîne une surmortalité, avec une mortalité globale en phase aiguë estimée entre 10% et 20%, plus particulièrement dans les infarctus médullaires cervicaux.
Chez les survivants, environ 40% à 60% présentent des séquelles sévères. Plus de la moitié des patients ont recours au fauteuil roulant, nécessitent un sondage urinaire chronique, ou souffrent de douleurs neurogènes invalidantes. L'échelle de l'American Spinal Cord Injury Association Impairment Scale (AIS), qui évalue la gravité du déficit neurologique, montre une amélioration modeste mais significative sur le long terme. Par exemple, dans une cohorte d'adultes, l'AIS médian à l'admission était de C, s'améliorant à D après un suivi médian de 2,1 ans.
Les infarctus médullaires spontanés semblent avoir un meilleur pronostic que les cas périprocéduraux. Ils sont associés à un meilleur AIS à l'admission, moins d'atteintes multiniveaux, un séjour hospitalier plus court, et un meilleur statut ambulatoire à long terme. Les IM spontanés présentaient un AIS médian D contre B pour les cas périprocéduraux, et 66% des patients avec IM spontanés retrouvaient une fonction ambulatoire contre seulement 1% des cas périprocéduraux.
Le score AIS à l'admission s'est avéré être un prédicteur significatif d'un AIS plus favorable lors du suivi, démontrant une valeur prédictive indépendante. L'IRM de diffusion avec calcul de la fraction d'anisotropie pourrait également être un déterminant pronostique chez les patients présentant une atteinte initiale sévère.
En comparaison, chez l'enfant, la mortalité aiguë est plus faible (4%), avec une guérison complète dans 5% des cas, une absence d'amélioration chez 12%, et une marche autonome ou avec aide récupérée dans 30% à 50% des cas. Les troubles sphinctériens semblent évoluer plus favorablement chez l'enfant, avec 40% de disparition des signes.
Prise en Charge et Perspectives Thérapeutiques
Il n'existe pas, à l'heure actuelle, de traitement médicamenteux validé spécifiquement pour l'ischémie médullaire. La prise en charge repose sur plusieurs axes complémentaires :
- Traitement de Support : La gestion de la douleur, la prévention des complications (escarres, infections urinaires, thromboses veineuses profondes), et le maintien des fonctions vitales sont primordiaux.
- Rééducation Fonctionnelle : Elle constitue le pilier du traitement au long cours et doit débuter précocement dès la phase aiguë stabilisée. L'objectif est de récupérer un maximum de fonctions motrices et sensitives, et d'apprendre à vivre avec les séquelles.
- Traitement des Douleurs Neuropathiques : Les antiépileptiques (gabapentine, prégabaline) et les antidépresseurs tricycliques sont les traitements de première ligne. La stimulation médullaire peut être envisagée dans les formes rebelles.
- Prise en Charge Multidisciplinaire : L'association de neurologues, rééducateurs, psychologues, et assistants sociaux est essentielle pour une prise en charge globale et adaptée.
Les innovations thérapeutiques et la recherche ouvrent des perspectives prometteuses pour l'avenir :
- Stimulation Médullaire : Des dispositifs de nouvelle génération, plus précis et moins invasifs, visent à moduler l'activité des circuits médullaires résiduels, avec des résultats encourageants dans les essais cliniques.
- Thérapies Cellulaires : L'injection de cellules souches mésenchymateuses et l'utilisation de facteurs de croissance neuronale (comme le BDNF) font l'objet d'essais cliniques visant à favoriser la régénération tissulaire et la remyélinisation.
- Neuromodulation : Les techniques combinant stimulation électrique et rééducation intensive pourraient révolutionner la prise en charge des séquelles médullaires.
- Intelligence Artificielle : Des algorithmes d'apprentissage automatique permettent désormais de prédire le pronostic fonctionnel avec une précision accrue.
Journée Internationale du Blessé Médullaire
Vivre avec une ischémie médullaire implique une adaptation quotidienne, incluant l'aménagement du domicile, la gestion des troubles sphinctériens, et un soutien psychologique. Bien que les séquelles puissent être importantes, une vie épanouie reste possible grâce aux progrès thérapeutiques et à un accompagnement adapté. L'urgence de la prise en charge, la précision du diagnostic et l'individualisation du traitement sont les clés pour améliorer le pronostic de cette pathologie dévastatrice.
tags: #ischemie #medullaire #pronostic