Le choc septique est une urgence médicale dévastatrice, une défaillance circulatoire aiguë déclenchée par une infection, le plus fréquemment bactérienne, mais parfois virale ou fongique. Cette condition, d'une extrême gravité, se manifeste par une chute brutale de la tension artérielle, signe d'une dérégulation systémique potentiellement mortelle. La compréhension approfondie de ses mécanismes, de ses manifestations et de sa prise en charge est primordiale pour améliorer le pronostic vital des patients.
Définition et Distinction : Sepsis, Septicémie et Choc Septique
Il est crucial de distinguer les termes souvent employés de manière interchangeable pour appréhender la complexité de cette pathologie. La septicémie désigne la présence de micro-organismes infectieux dans le sang (bactériémie) ou dans des tissus normalement stériles comme le poumon ou les voies urinaires. Elle peut provenir d'une infection localisée qui se propage dans la circulation sanguine. Les bactéries, même celles qui sont naturellement présentes dans notre corps et habituellement inoffensives, peuvent être responsables de septicémie lorsqu'elles accèdent à la circulation sanguine.
Le sepsis, quant à lui, est défini comme une réponse dérégulée de l'organisme à une septicémie, entraînant une inflammation généralisée et une activation exagérée du système immunitaire. Cette réponse inappropriée peut mener à un dysfonctionnement d'un ou plusieurs organes, constituant une menace pour le pronostic vital. Le sepsis est une cause majeure de mortalité dans les unités de soins intensifs, responsable d'un décès sur cinq dans le monde selon l'Organisation Mondiale de la Santé.
Le choc septique représente le stade le plus grave du sepsis. Il se caractérise par une hypotension artérielle persistante qui ne peut être corrigée par la seule administration de liquides intraveineux. Cette instabilité circulatoire s'accompagne d'une réduction critique de la perfusion tissulaire, entraînant une défaillance multiviscérale aiguë. La mortalité associée au choc septique reste élevée, pouvant atteindre 50% malgré les avancées médicales.
Il est à noter que le syndrome du choc toxique (SCT) est une forme particulière de choc, souvent causé par des toxines produites par le "staphylocoque doré". Il peut survenir, par exemple, lors d'une utilisation prolongée de tampons vaginaux ou de couches menstruelles, le pH vaginal devenant plus alcalin, un milieu propice à la prolifération bactérienne et à la production de toxines.
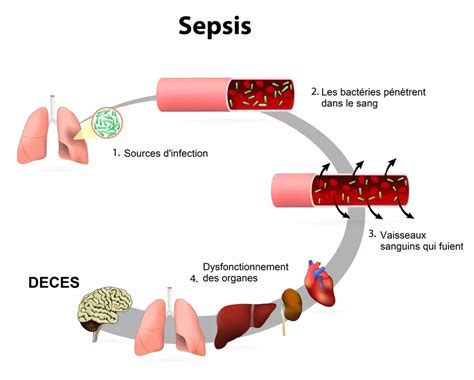
Les Mécanismes Sous-jacents : Une Réaction Inflammatoire Dérégulée
La physiopathologie du choc septique est complexe et résulte d'une réaction inflammatoire de défense de l'organisme qui devient "excessive". Face à une infection, le corps libère des médiateurs pro-inflammatoires, tels que le TNF (Tumor Necrosis Factor) et l'IL-1 (Interleukine-1). Ces cytokines induisent une dilatation des vaisseaux sanguins (vasodilatation) et une augmentation de leur perméabilité.
Cette vasodilatation entraîne une diminution de la résistance artérielle périphérique, provoquant une chute de la tension artérielle. L'augmentation de la perméabilité des vaisseaux permet aux fluides de s'échapper dans les tissus environnants, réduisant ainsi le volume circulant dans les vaisseaux sanguins. Parallèlement, ces médiateurs peuvent induire la formation de micro-thrombus, obstruant les petits vaisseaux sanguins et compromettant davantage la perfusion des organes.
Initialement, le cœur tente de compenser cette hypotension en augmentant son débit cardiaque, une phase parfois qualifiée de "choc chaud". Cependant, à mesure que le choc progresse, le débit cardiaque peut diminuer, et l'hypoperfusion tissulaire devient plus prononcée. Cette diminution de l'apport sanguin aux organes vitaux (reins, poumons, foie, cerveau, cœur) conduit à leur dysfonctionnement, puis à leur défaillance. Une coagulopathie peut également se développer, caractérisée par une coagulation intravasculaire disséminée (CIVD) avec consommation des facteurs de coagulation, souvent associée à une fibrinolyse excessive.
Dans le cas du syndrome de choc toxique, les toxines bactériennes agissent directement sur les vaisseaux sanguins, entraînant une vasodilatation massive et une augmentation de la perméabilité, similaires aux effets observés dans le choc septique d'origine infectieuse.
Causes et Facteurs de Risque : Qui est le Plus Exposé ?
Le choc septique peut être déclenché par une large gamme d'agents pathogènes, incluant des bactéries Gram-négatives (comme Escherichia coli, Klebsiella pneumoniae), des bactéries Gram-positives (comme Staphylococcus aureus, Streptococcus pneumoniae), ainsi que des champignons (Candida) et certains virus. Les toxines bactériennes ou fongiques sont également des causes directes de choc septique.
Certains patients présentent une vulnérabilité accrue au développement d'un choc septique :
- Patients immunodéprimés : Les personnes âgées, les nourrissons, les individus atteints de maladies chroniques invalidantes (diabète sucré, cirrhose), les patients sous chimiothérapie ou traitement par corticostéroïdes, ainsi que ceux souffrant de leucopénie (faible taux de globules blancs), sont particulièrement à risque.
- Patients hospitalisés : Les individus séjournant en milieu hospitalier, surtout en unités de soins intensifs, sont exposés à un risque accru en raison de l'utilisation de dispositifs invasifs.
- Dispositifs invasifs : Les tubes endotrachéaux, les cathéters vasculaires, les sondes urinaires, les drains et autres corps étrangers peuvent servir de portes d'entrée aux infections.
- Antécédents médicaux : Le diabète, la cirrhose, et une hospitalisation récente, notamment en soins intensifs, sont des facteurs prédisposants.
- Traitements récents : L'utilisation préalable d'antibiotiques ou de corticostéroïdes peut affaiblir le système immunitaire.
- Grossesse : La femme enceinte présente un risque accru.
Les foyers infectieux les plus fréquemment en cause se situent au niveau des poumons (pneumonie), des voies urinaires (infection urinaire, cystite, pyélonéphrite), du système biliaire, du tube digestif, ou encore au site d'insertion de matériel médical (cathéters, sondes). Une infection post-opératoire doit également être suspectée chez les patients ayant récemment subi une intervention chirurgicale.
Signes et Symptômes : Reconnaître l'Urgence
Le sepsis, avant d'évoluer vers un choc, peut présenter des signes subtils, parfois confondus avec d'autres affections. Chez un patient présentant une infection, l'apparition de certains symptômes doit alerter :
- Fièvre : Température corporelle supérieure à 38,5°C.
- Hypothermie : Température corporelle inférieure à 35°C, particulièrement chez les sujets fragiles (âgés, nouveau-nés).
- Frissons : Tremblements généralisés.
- Tachycardie : Accélération du rythme cardiaque (supérieure à 90 battements par minute).
- Polypnée : Accélération du rythme respiratoire (supérieure à 20 cycles par minute).
- Malaise général : Fatigue, douleurs diffuses.
Il est essentiel de noter que chez les patients immunodéprimés, les jeunes enfants, ou les personnes âgées, les signes classiques peuvent être absents ou atypiques. La confusion, une baisse de la vigilance, ou une température corporelle normale ou basse peuvent être les premiers signes d'alerte.
Lorsque le choc septique s'installe, les symptômes s'aggravent et deviennent plus alarmants :
- Hypotension artérielle sévère : Une chute brutale et marquée de la pression artérielle, souvent inférieure à 90 mmHg de pression systolique, qui persiste malgré l'administration de liquides.
- Pâleur : La peau peut devenir pâle.
- Froideur et cyanose des extrémités : Les mains et les pieds deviennent froids, et peuvent prendre une teinte bleutée.
- Marbrures cutanées : Apparition de taches violacées sur la peau.
- Diminution de la quantité d'urine émise (oligurie/anurie) : Signe d'une mauvaise perfusion rénale.
- Troubles de la conscience : Confusion, désorientation, somnolence, voire coma.
- Accélération du rythme respiratoire : La respiration devient rapide et superficielle.
- Acidose lactique : L'accumulation d'acide lactique dans le sang, due à l'hypoperfusion tissulaire, peut être détectée par des analyses sanguines.
En une minute: le choc septique
Diagnostic : Une Approche Clinique et Paraclinique
Le diagnostic du choc septique repose sur une combinaison d'éléments cliniques et d'examens complémentaires.
Évaluation Clinique et Scores de Sévérité :
Le diagnostic est avant tout clinique, basé sur l'association d'un tableau infectieux et d'une hypotension artérielle sévère témoignant de la défaillance circulatoire. Pour aider à identifier les patients à risque et évaluer la gravité, des scores ont été développés :
- Score qSOFA (quick Sequential Organ Failure Assessment) : Rapide à évaluer, il repose sur trois critères : une fréquence respiratoire ≥ 22/min, une altération de la conscience (score de Glasgow < 13), et une pression artérielle systolique ≤ 100 mmHg. La présence d'au moins deux de ces critères suggère un risque accru de mortalité et justifie une investigation plus poussée.
- Score SOFA (Sequential Organ Failure Assessment) : Plus complet, il évalue la dysfonction de six organes majeurs (respiratoire, neurologique, cardiovasculaire, hépatique, rénal, coagulation). Une augmentation du score SOFA est associée à une mortalité plus élevée et guide la décision de prise en charge en soins intensifs.
Examens Paracliniques Essentiels :
- Biologie sanguine :
- Numération Formule Sanguine (NFS) : Peut montrer une augmentation ou une diminution du nombre de globules blancs.
- Ionogramme sanguin, urée, créatinine : Évaluation de la fonction rénale.
- Gaz du sang : Mesure de l'oxygénation, du pH sanguin ( búsqueda d'une acidose métabolique), et de la pression partielle de dioxyde de carbone (PaCO2).
- Lactates sériques : Un taux élevé (> 2 mmol/L) est un marqueur clé de l'hypoperfusion tissulaire et de la gravité du choc.
- Protéine C-réactive (CRP) et Procalcitonine (PCT) : Marqueurs de l'inflammation, la PCT peut aider à suspecter une infection bactérienne.
- Bilirubine et transaminases : Évaluation de la fonction hépatique.
- Hémocultures : Essentielles pour identifier l'agent infectieux responsable et orienter le traitement antibiotique. Elles doivent être réalisées avant le début de l'antibiothérapie, mais sans retarder celle-ci.
- Examens microbiologiques :
- Examen Cytobactériologique des Urines (ECBU) : Pour rechercher une infection urinaire.
- Cultures d'autres sites potentiels : Prélèvements de liquides corporels suspects, de plaies chirurgicales, etc.
- Imagerie :
- Radiographie thoracique : Pour rechercher une pneumonie.
- Échographie, scanner (TDM), ou IRM : Peuvent être nécessaires pour identifier une source infectieuse occulte (abcès, infection biliaire, etc.).
- Évaluation hémodynamique :
- Dans certains cas, une surveillance plus invasive de la pression artérielle et du débit cardiaque peut être nécessaire, notamment par cathétérisme artériel pulmonaire ou veineux central, ou par échocardiographie au lit du malade.
Il est primordial d'éliminer d'autres causes de choc, telles que l'hypovolémie, un infarctus du myocarde, ou un choc anaphylactique, par une anamnèse et un examen clinique ciblés, complétés par un ECG et des biomarqueurs cardiaques si indiqué.
Pronostic Vital et Séquelles : Un Combat Contre la Mort et ses Conséquences
Le pronostic vital du choc septique est directement lié à la rapidité de la prise en charge. Chaque heure de retard dans l'administration des antibiotiques et des mesures de réanimation augmente significativement le risque de mortalité. Les patients qui survivent au choc septique sont malheureusement souvent victimes de séquelles, principalement cognitives et neuropsychologiques.
Des recherches visent à identifier de nouveaux biomarqueurs, tels que les calgranulines (S100A8/S100A9 et S100A12), dont l'augmentation des taux plasmatiques chez les patients en choc septique est associée à un risque de décès plus élevé. Ces biomarqueurs pourraient aider à affiner l'évaluation du pronostic et à personnaliser la prise en charge.
L'étude rétrospective sur les patients en choc septique sous hautes doses de vasopresseurs a montré une mortalité à 28 jours de 60,4%, soulignant la gravité de ces cas réfractaires. Un score SOFA élevé associé à une dose moyenne de vasopresseur supérieure à 0,75 µg/kg/min était un facteur pronostique de mortalité particulièrement péjoratif, atteignant 86,4% lorsque ces deux paramètres étaient associés. Ces données plaident en faveur d'une intensification du traitement, y compris l'augmentation des doses de noradrénaline en cas de choc réfractaire, tout en étant conscient des risques de complications ischémiques (8,5% dans cette cohorte).
Malgré les progrès, le sepsis et le choc septique demeurent un défi majeur de santé publique, nécessitant une vigilance constante et une optimisation continue des stratégies de prévention, de diagnostic précoce et de traitement.

Interventions d'Urgence : Une Réponse Multimodale et Rapide
La prise en charge du choc septique doit être immédiate et se dérouler dans un service de soins intensifs. L'objectif est de stabiliser le patient, de combattre l'infection et de soutenir les fonctions vitales.
1. Stabilisation Initiale et Réanimation Volumique :La première étape consiste à assurer une oxygénation adéquate et à sécuriser une voie veineuse. Une réanimation liquidienne intensive avec des cristalloïdes (environ 30 ml/kg dans les trois premières heures) est essentielle pour restaurer le volume circulant et la perfusion tissulaire.
2. Administration de Vasopresseurs :Si l'hypotension persiste malgré la réanimation liquidienne, l'administration de vasopresseurs est nécessaire. La noradrénaline est le traitement de première intention pour maintenir une pression artérielle moyenne (PAM) supérieure ou égale à 65 mmHg. D'autres agents comme l'adrénaline peuvent être utilisés en cas de choc réfractaire.
3. Antibiothérapie Empirique Rapide :L'administration précoce d'antibiotiques à large spectre, idéalement dans l'heure suivant la reconnaissance du sepsis ou du choc septique, est cruciale. Les hémocultures doivent être effectuées avant l'initiation du traitement, mais ne doivent en aucun cas retarder sa mise en place. Le choix des antibiotiques dépendra du foyer infectieux suspecté et des résistances bactériennes locales.
4. Contrôle de la Source de l'Infection :Il est impératif d'identifier et de traiter la source de l'infection. Cela peut impliquer le retrait de dispositifs invasifs, le drainage d'un abcès, ou une intervention chirurgicale pour exciser les tissus infectés ou nécrosés.
5. Prise en Charge des Défaillances Organiques :Une surveillance étroite et une prise en charge spécifique des défaillances d'organes (respiratoire, rénale, hépatique, neurologique) sont nécessaires. Cela peut inclure la ventilation mécanique pour le syndrome de détresse respiratoire aiguë (SDRA), une épuration extrarénale pour l'insuffisance rénale, et la correction des déséquilibres métaboliques comme l'acidose lactique.
6. Surveillance Continue :Les patients en choc septique nécessitent une surveillance rapprochée en unité de soins intensifs, avec un suivi régulier des paramètres vitaux, de la fonction d'organes et de la réponse au traitement.
La rapidité et la coordination de ces interventions sont déterminantes pour améliorer le pronostic des patients atteints de choc septique. L'identification précoce des signes et une prise en charge immédiate peuvent faire la différence entre la vie et la mort.