L'Accident Vasculaire Cérébral (AVC) massif représente une urgence médicale d'une gravité singulière, caractérisée par l'étendue significative des atteintes cérébrales. Qu'il résulte de l'obstruction d'un vaisseau sanguin, formant un AVC ischémique (ou infarctus cérébral), ou de la rupture d'une artère, engendrant un AVC hémorragique, le dénominateur commun est une perturbation critique de la circulation sanguine cérébrale. Cette interruption de l'apport d'oxygène et de nutriments aux cellules du cerveau peut entraîner des dommages considérables, dont la nature et la sévérité dépendent intrinsèquement de la localisation et de l'ampleur de la lésion. Comprendre ces mécanismes, identifier les signes avant-coureurs, et anticiper le pronostic et le parcours de récupération sont des étapes fondamentales pour optimiser la prise en charge des patients.
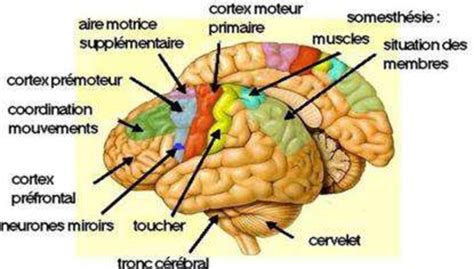
Définition et Mécanismes de l'AVC Massif
Un AVC massif se distingue par sa taille et l'étendue de ses atteintes. L'échelle NIH (National Institutes of Health Stroke Scale) permet d'en évaluer la sévérité, où des scores élevés, typiquement entre 21 et 42, signalent un AVC massif. Cette échelle quantifie les déficits neurologiques, allant de la faiblesse motrice à des troubles cognitifs sévères, reflétant l'impact de la lésion sur les fonctions cérébrales.
Les Deux Visages de l'AVC : Ischémique et Hémorragique
Les AVC se divisent principalement en deux catégories, chacune avec ses mécanismes distincts :
L'AVC ischémique (ou infarctus cérébral) : Représentant environ 85% des cas, il survient lorsqu'une artère cérébrale est obstruée, le plus souvent par un caillot sanguin ou une plaque d'athérosclérose. Cette obstruction bloque la circulation du sang, privant une partie du cerveau d'oxygène et de glucose. Les cellules cérébrales, privées de leurs nutriments essentiels, commencent à mourir. La rapidité de l'intervention est primordiale, car le délai entre la privation de sang et la mort cellulaire peut varier de quelques minutes à plus d'une demi-heure selon les zones du cerveau.
L'AVC hémorragique : Constituant environ 15% des cas, il est provoqué par la rupture d'un vaisseau sanguin dans le cerveau. Cette rupture entraîne une hémorragie, soit à l'intérieur du tissu cérébral (hémorragie intracérébrale), soit dans l'espace entourant le cerveau (hémorragie sous-arachnoïdienne). Le sang qui s'échappe irrite le tissu cérébral environnant, crée une pression et peut causer des lésions étendues. Les AVC hémorragiques sont souvent plus graves et associés à un taux de mortalité plus élevé.
Il est également important de mentionner les Accidents Ischémiques Transitoires (AIT), souvent qualifiés de "mini-AVC". Ils sont causés par une occlusion temporaire d'une artère cérébrale qui se résout spontanément. Bien que les symptômes soient similaires à ceux d'un AVC, ils disparaissent généralement en moins d'une heure sans laisser de séquelles permanentes. Cependant, les AIT sont un signal d'alarme majeur, indiquant un risque accru d'AVC majeur à venir.
Facteurs de Risque et Causes d'un AVC Massif
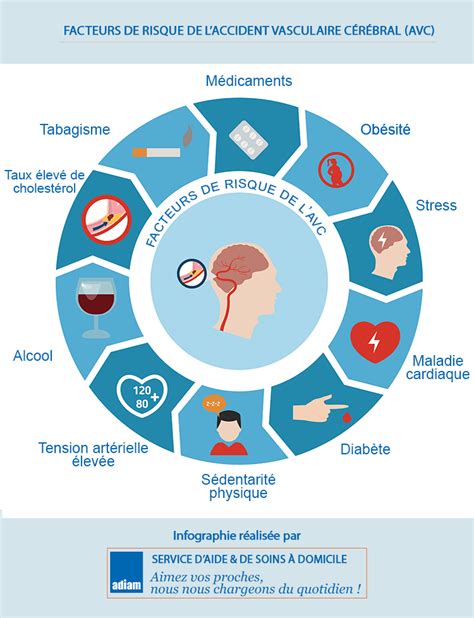
La compréhension des facteurs de risque est essentielle pour la prévention et la gestion de l'AVC. Ces facteurs peuvent être divisés en deux catégories : ceux qui peuvent être modifiés et ceux qui sont immuables.
Facteurs de Risque Modifiables
Ces facteurs peuvent être gérés par des changements de mode de vie et des interventions médicales :
- Hypertension artérielle : C'est le facteur de risque le plus important, tant pour les AVC ischémiques qu'hémorragiques. Une pression artérielle élevée endommage les parois des vaisseaux sanguins au fil du temps.
- Taux de cholestérol élevé : Un excès de cholestérol, en particulier le LDL ("mauvais" cholestérol), contribue à l'athérosclérose, le rétrécissement et le durcissement des artères.
- Diabète : Le diabète endommage les vaisseaux sanguins et augmente le risque d'athérosclérose.
- Tabagisme : Fumer endommage les vaisseaux sanguins, augmente la pression artérielle et favorise la formation de caillots.
- Obésité et sédentarité : Le surpoids, surtout au niveau abdominal, et le manque d'activité physique sont associés à l'hypertension, au diabète et à des taux de cholestérol élevés.
- Consommation excessive d'alcool : L'abus d'alcool peut augmenter la pression artérielle et le risque d'AVC hémorragique.
- Certaines maladies cardiaques : Des conditions comme la fibrillation auriculaire (une arythmie cardiaque) peuvent entraîner la formation de caillots sanguins qui peuvent migrer vers le cerveau. Les maladies des valves cardiaques ou un antécédent de crise cardiaque augmentent également le risque.
- Apnée obstructive du sommeil : Ce trouble du sommeil est de plus en plus reconnu comme un facteur de risque.
Facteurs de Risque Non Modifiables
Ces facteurs ne peuvent pas être changés, mais leur connaissance est importante pour évaluer le risque individuel :
- Âge : Le risque d'AVC augmente avec l'âge, la majorité des AVC survenant chez les personnes de plus de 75 ans.
- Sexe : Les hommes ont un risque légèrement plus élevé d'AVC à un âge plus jeune que les femmes, mais les femmes ont tendance à avoir des AVC plus graves et un taux de mortalité plus élevé.
- Antécédents familiaux d'AVC : Avoir des parents proches (parents, frères, sœurs) qui ont eu un AVC augmente le risque.
- Race : Certaines populations ethniques, comme les Afro-Américains, ont un risque plus élevé d'AVC.
Conditions Médicales Augmentant le Risque d'AVC Sévère
Certaines conditions médicales préexistantes peuvent considérablement augmenter le risque d'un AVC sévère :
- Maladies vasculaires : L'athérosclérose est une cause majeure d'AVC ischémique.
- Anévrismes cérébraux : Un renflement anormal dans la paroi d'une artère peut se rompre, entraînant un AVC hémorragique.
- Malformations artérioveineuses (MAV) : Des connexions anormales entre les artères et les veines peuvent saigner.
- Troubles de la coagulation : Des troubles qui rendent le sang trop coagulable augmentent le risque de formation de caillots.
Reconnaître un AVC Majeur : Signes et Symptômes
La reconnaissance rapide des signes d'un AVC est cruciale, car chaque minute compte. L'acronyme VITE (ou FAST en anglais) est un outil mémotechnique simple pour identifier les symptômes les plus courants :
- Visage : Demandez à la personne de sourire. Un côté du visage s'affaisse-t-il ?
- Incapacité : Demandez à la personne de lever les deux bras. Un bras tombe-t-il ou est-il incapable de se lever ?
- Trouble de la parole : La parole est-elle pâteuse, incompréhensible, ou la personne a-t-elle du mal à répéter une phrase simple ?
- Extrême urgence : Si vous observez l'un de ces signes, appelez immédiatement les services d'urgence (le 15 en France, le 112 en Europe).

Différences Symptomatiques Selon la Région Cérébrale Affectée
Les symptômes d'un AVC varient considérablement en fonction de la zone du cerveau touchée et du type d'AVC (ischémique ou hémorragique).
- AVC du côté gauche du cerveau : Souvent associé à des troubles du langage (aphasie), des difficultés à comprendre ou à produire la parole, et une paralysie ou une faiblesse du côté droit du corps. L'aire de Broca, centre du langage, se trouve généralement dans l'hémisphère gauche.
- AVC du côté droit du cerveau : Peut entraîner des problèmes de perception spatiale (héminégligence, où le patient ignore un côté de son corps ou de son environnement), des difficultés à reconnaître des visages ou des objets, et une paralysie ou une faiblesse du côté gauche du corps.
- AVC du tronc cérébral : Peut être particulièrement grave, affectant des fonctions vitales comme la respiration, la déglutition et le rythme cardiaque. Le coma est plus fréquent dans ces cas.
- AVC affectant le cervelet : Peut causer des troubles de l'équilibre, de la coordination et des vertiges.
- AVC affectant le lobe occipital (vision) : Peut entraîner des troubles de la vision, tels que l'hémianopsie (perte de vision dans une moitié du champ visuel).
D'autres symptômes peuvent inclure :
- Maux de tête soudains et sévères, souvent décrits comme "le pire mal de tête de ma vie" (particulièrement dans les AVC hémorragiques).
- Vertiges, perte d'équilibre ou de coordination.
- Troubles cognitifs : problèmes de mémoire, d'attention, de jugement et de raisonnement.
- Troubles sensoriels : engourdissements, picotements, ou perte de sensation.
- Spasticité et contractures : raideur musculaire due à une altération de la communication entre le cerveau et les muscles.
L'intervention rapide est essentielle car chaque minute de privation d'oxygène entraîne la mort de milliers de neurones. Les traitements d'urgence visent à rétablir la circulation sanguine le plus vite possible pour limiter les dommages.
Diagnostic et Évaluation d'un AVC Catastrophique
Une fois les premiers signes d'un AVC reconnus et les services d'urgence contactés, le diagnostic et l'évaluation rapides sont cruciaux pour déterminer le type d'AVC, sa localisation, sa taille, et ainsi orienter le traitement le plus approprié.
Examens d'Imagerie Cérébrale Essentiels
Les techniques d'imagerie jouent un rôle central dans le diagnostic :
- Scanner cérébral (Tomodensitométrie ou CT scan) : C'est souvent le premier examen réalisé aux urgences. Il est rapide et efficace pour détecter une hémorragie cérébrale. Dans le cas d'un AVC ischémique, le scanner peut ne montrer des anomalies que quelques heures après l'événement, mais il permet d'exclure une hémorragie, ce qui est essentiel avant d'envisager certains traitements comme la thrombolyse. Des techniques plus avancées comme le CT-angiographie permettent de visualiser les vaisseaux sanguins et de détecter d'éventuelles occlusions.
- Imagerie par Résonance Magnétique (IRM) : L'IRM est plus sensible que le scanner pour détecter les lésions ischémiques précoces, et elle peut fournir des informations détaillées sur la taille et la localisation de l'infarctus. L'IRM de diffusion est particulièrement utile pour visualiser les zones de tissu cérébral déjà endommagé par le manque d'oxygène. L'IRM peut également évaluer l'étendue des dommages dans les AVC hémorragiques.
Évaluations Neurologiques Approfondies
En complément de l'imagerie, un examen neurologique complet est indispensable. Il permet d'évaluer l'étendue des déficits fonctionnels du patient.
- Score NIHSS (National Institutes of Health Stroke Scale) : Ce score standardisé est largement utilisé pour quantifier la sévérité des déficits neurologiques. Il évalue des fonctions telles que la conscience, la parole, la force musculaire, la coordination, les mouvements oculaires, la sensibilité et la vision. Un score NIHSS élevé indique un AVC plus sévère et un pronostic potentiellement plus réservé.
- Évaluation de la mobilité et de la sensibilité : Le médecin évalue la force musculaire, la capacité à bouger les membres, et la présence de sensations anormales ou de perte de sensibilité.
- Évaluation des fonctions cognitives et du langage : Des tests simples peuvent être utilisés pour évaluer la mémoire, l'attention, la compréhension et l'expression du langage.
- Évaluation de la déglutition : Un trouble de la déglutition (dysphagie) est fréquent après un AVC et peut entraîner des complications comme la pneumonie d'inhalation.
Échelles de Gravité et Classification des AVC
Plusieurs échelles sont utilisées pour classer la gravité d'un AVC et prédire le pronostic :
- Échelle de Rankin modifiée (mRS) : Évalue le niveau d'indépendance fonctionnelle du patient sur une échelle de 0 (pas de symptômes) à 6 (décès). Elle est souvent utilisée pour évaluer le résultat à long terme après un AVC.
- Score de Barthel : Mesure la capacité d'une personne à réaliser des activités de la vie quotidienne (se laver, s'habiller, manger, etc.).
- Score Fugl-Meyer : Évalue spécifiquement la récupération motrice après un AVC.
L'analyse combinée des données d'imagerie, de l'examen neurologique et des scores d'échelles de gravité permet aux cliniciens de prendre des décisions éclairées concernant le traitement et le pronostic. Une diminution précoce du score NIHSS est un facteur pronostique favorable, indiquant une bonne réponse au traitement.
Interventions Médicales d'Urgence pour un AVC Massif
Face à un AVC massif, l'objectif principal est de rétablir au plus vite la circulation sanguine vers le cerveau pour minimiser les dommages.
La Fenêtre Thérapeutique Critique
Le temps est un facteur déterminant dans le traitement de l'AVC. Pour les AVC ischémiques, la fenêtre thérapeutique pour les traitements visant à dissoudre le caillot (thrombolyse) est généralement de 4,5 heures à partir du début des symptômes. Pour les AVC causés par une grosse obstruction artérielle, la thrombectomie mécanique (retrait du caillot par un cathéter) peut être envisagée jusqu'à 24 heures après le début des symptômes, grâce à des techniques d'imagerie avancées qui identifient les patients potentiellement candidats.
Traitements Thrombolytiques et Médicamenteux
- Thrombolyse intraveineuse : L'administration d'un médicament comme l'altéplase (un activateur tissulaire du plasminogène) vise à dissoudre le caillot. Ce traitement est très efficace lorsqu'il est administré dans les premières heures suivant l'AVC, mais il comporte un risque d'hémorragie.
- Anticoagulants et antiagrégants plaquettaires : Dans certains cas, des médicaments peuvent être utilisés pour prévenir la formation de nouveaux caillots ou pour fluidifier le sang.
Interventions Endovasculaires et Neurochirurgicales
- Thrombectomie mécanique : Pour les AVC ischémiques causés par l'obstruction d'une grosse artère, le retrait mécanique du caillot à l'aide d'un cathéter inséré par l'artère fémorale est une option de plus en plus courante et efficace, prolongeant la fenêtre thérapeutique jusqu'à 24 heures.
- Chirurgie pour les AVC hémorragiques : Dans certains cas d'AVC hémorragique, une intervention chirurgicale peut être nécessaire pour évacuer le sang accumulé, soulager la pression sur le cerveau, ou réparer un vaisseau sanguin rompu (comme un anévrisme).
Prise en Charge en Unité Neurovasculaire Spécialisée
Les patients victimes d'un AVC, et particulièrement d'un AVC massif, bénéficient grandement d'une prise en charge dans une unité neurovasculaire (UNV) spécialisée. Ces unités disposent d'équipes multidisciplinaires (neurologues, infirmiers spécialisés, rééducateurs) et d'un équipement de surveillance et de traitement de pointe, permettant une prise en charge optimale dès les premières heures et tout au long du parcours de soins. Une surveillance continue des paramètres vitaux, de la pression intracrânienne et des signes neurologiques est essentielle pour prévenir les complications.
Peut-on Récupérer d'un AVC Majeur ? Pronostic et Statistiques
La récupération après un AVC massif est un processus complexe et variable, influencé par de nombreux facteurs. Il est important de souligner qu'une récupération significative est possible, même après un événement sévère.
Statistiques de Récupération
- Environ 10% des personnes ayant subi un AVC récupèrent complètement.
- Jusqu'à 33% font une bonne récupération, avec des séquelles minimes leur permettant de retrouver une certaine autonomie.
- Une proportion significative de patients gardent des séquelles plus ou moins importantes, nécessitant une aide pour les activités quotidiennes.
- Malheureusement, un certain pourcentage de patients ne survivent pas à l'AVC massif, ou gardent des handicaps très lourds.
Il est également crucial de noter que 75% des personnes victimes d'AVC conservent un handicap, qui peut être physique, sensoriel ou cognitif, associé à une augmentation du risque de dépression.
Facteurs Influant sur le Pronostic
Le pronostic d'un AVC massif dépend de :
- La taille et la localisation de la lésion : Les AVC touchant des zones cérébrales critiques pour les fonctions vitales ou la motricité peuvent avoir des conséquences plus graves. L'atteinte de la capsule interne, par exemple, est un facteur défavorable pour la motricité et la sensibilité. Les infarctus du fascicule unciné, du précuneus ou du gyrus angulaire dans l'hémisphère gauche, ou du lobe pariétal ou du putamen dans l'hémisphère droit, sont associés à une évolution défavorable. L'héminégligence est également liée à un moins bon devenir fonctionnel.
- Le type d'AVC : Les AVC hémorragiques tendent à avoir un pronostic plus réservé que les AVC ischémiques de taille comparable.
- La rapidité de la prise en charge médicale : Une intervention rapide et adaptée, notamment la thrombolyse et la thrombectomie mécanique, améliore significativement les chances de récupération.
- L'âge du patient : Bien que l'âge soit un facteur de risque, il n'est pas toujours déterminant pour le pronostic. Les personnes plus âgées peuvent présenter un potentiel de récupération, bien que souvent plus lent. L'âge est un facteur reconnu de mortalité et morbidité, mais son poids dans le devenir fonctionnel est moindre que celui d'autres facteurs.
- L'état de santé général du patient avant l'AVC : La présence de comorbidités (autres maladies) peut influencer la récupération. L'état fonctionnel antérieur du patient est un important facteur prédictif du devenir fonctionnel à distance.
- La présence de complications : Les complications comme l'œdème cérébral, les infections, ou les troubles cardiaques peuvent aggraver le pronostic.
- La présence de troubles associés : Par exemple, les troubles de la déglutition sont un facteur majeur de mauvais pronostic. L'apnée du sommeil, de forte prévalence après un AVC, est également un facteur important.
- La qualité et l'intensité de la rééducation : Un programme de rééducation adapté et précoce est essentiel pour maximiser le potentiel de récupération.
Qu'est-ce que la neuroplasticité ?
Cas Particuliers : AVC du Tronc Cérébral et Multi-hémisphériques
Les AVC touchant le tronc cérébral sont particulièrement redoutés en raison de leur impact sur les fonctions vitales. Les AVC multi-hémisphériques, affectant plusieurs régions du cerveau, présentent également des défis diagnostiques et thérapeutiques majeurs, avec un potentiel de séquelles plus étendu.
Le Parcours de Réadaptation Post-AVC Sévère
La réadaptation commence dès les premières heures suivant l'AVC et se poursuit bien après la sortie de l'hôpital. C'est un processus global visant à aider le patient à retrouver autant d'autonomie que possible et à améliorer sa qualité de vie.
La Neuroplasticité : Clé de la Récupération
Le cerveau possède une remarquable capacité à se réorganiser, appelée neuroplasticité. Après un AVC, les zones cérébrales intactes peuvent, dans une certaine mesure, reprendre les fonctions des zones endommagées. La rééducation vise à stimuler et à exploiter cette plasticité par la répétition d'exercices ciblés.
Phases de Récupération Neurologique
Le parcours de réadaptation comprend généralement plusieurs phases :
- Phase aiguë : Hospitalisation en unité neurovasculaire pour stabiliser le patient, prévenir les complications et initier une rééducation précoce.
- Phase de réadaptation intensive : Souvent réalisée en centre de Soins Médicaux et de Réadaptation (SMR) spécialisés. Cette phase est cruciale car le cerveau est particulièrement réceptif aux stimulations pendant les trois à six premiers mois post-AVC. Les patients sont engagés dans des programmes intensifs de thérapies.
- Phase de réadaptation prolongée et de réinsertion : La récupération peut se poursuivre pendant des mois, voire des années. L'objectif est de consolider les acquis, d'adapter le patient à son environnement et de faciliter son retour à une vie sociale et professionnelle autant que possible.
L'Équipe Multidisciplinaire de Réadaptation
Une prise en charge efficace repose sur une équipe pluridisciplinaire comprenant :
- Médecins : Neurologues, médecins rééducateurs, gériatres.
- Thérapeutes : Kinésithérapeutes (pour la mobilité, la force), ergothérapeutes (pour les activités de la vie quotidienne), orthophonistes (pour la parole, le langage, la déglutition, la cognition).
- Autres professionnels : Infirmiers spécialisés, aides-soignants, psychologues, neuropsychologues, diététiciens, assistants sociaux.
Cette équipe évalue les déficiences et les capacités de chaque patient pour élaborer un programme personnalisé.
Thérapies Innovantes et Traditionnelles
Les programmes de réadaptation combinent des techniques éprouvées et des approches innovantes :
- Thérapies physiques : Exercices pour améliorer la force, l'équilibre, la marche, la coordination.
- Thérapies occupationnelles : Entraînement aux gestes du quotidien (habillage, repas), adaptation du domicile, utilisation d'aides techniques.
- Orthophonie : Travail sur la communication (parole, compréhension, lecture, écriture), la déglutition, et les troubles cognitifs (mémoire, attention).
- Thérapie miroir : Utilisation d'un miroir pour "tromper" le cerveau et stimuler la mobilité d'un membre paralysé.
- Rééducation robotisée : Utilisation de robots pour assister les mouvements et fournir une résistance contrôlée.
- Réalité virtuelle : Création d'environnements virtuels immersifs pour des exercices de rééducation ludiques et motivants.
- Imagerie mentale : Visualisation des mouvements pour renforcer les connexions neuronales.
- Musicothérapie : Utilisation de la musique pour stimuler la récupération du langage ou des fonctions motrices. Chanter, par exemple, peut aider à retrouver la parole car le contrôle du chant est géré par un autre hémisphère cérébral que celui de la parole.
- Électroacupuncture : Des études montrent son efficacité, notamment en combinaison avec d'autres méthodes de rééducation, pour traiter la spasticité.
- Programmes d'intégration visuelle : Pour les troubles de la vue.
L'assiduité et la répétition sont des clés essentielles pour que le cerveau s'adapte et devienne plus efficace dans les tâches réapprises. La rééducation doit être précoce et s’inscrire dans une continuité de parcours, pour retrouver le plus d’autonomie et la meilleure qualité de vie possible.
Vivre avec les Séquelles d'un AVC Massif
Vivre avec les séquelles d'un AVC massif est un défi quotidien qui affecte non seulement le survivant mais aussi son entourage. L'acceptation des limitations, l'adaptation de l'environnement et le maintien d'un soutien social et familial sont primordiaux.
Adaptations du Quotidien et Aménagements
Les séquelles courantes incluent la paralysie (hémiplégie) ou la faiblesse (hémiparésie), les troubles de la parole (aphasie), les troubles cognitifs (mémoire, attention, jugement), l'héminégligence, les troubles de la déglutition (dysphagie), les troubles de la vue, la spasticité, et la fatigue chronique.
Des aménagements peuvent être nécessaires à domicile :
- Installation de rampes, de barres d'appui, d'un siège de douche.
- Modification de la cuisine pour faciliter la préparation des repas.
- Utilisation d'aides techniques (cannes, fauteuils roulants, outils adaptés).
L'adaptation des habitudes de vie, la gestion de la fatigue et l'organisation des journées sont également importantes.
Le Rôle Crucial des Aidants et de la Famille
L'entourage joue un rôle fondamental dans le processus de rétablissement. Les aidants apportent un soutien physique (aide aux déplacements, aux soins) et émotionnel indispensable. Ils sont souvent confrontés à des défis importants, nécessitant eux-mêmes du soutien et des moments de répit.
Ressources Communautaires et Associations de Soutien
De nombreuses ressources existent pour aider les survivants d'AVC et leurs familles :
- Associations de patients : Elles offrent un espace d'échange, d'information et de soutien mutuel. Elles peuvent organiser des groupes de parole, des activités adaptées et des actions de sensibilisation.
- Centres de réadaptation : Ils proposent des programmes de rééducation ambulatoire ou en hospitalisation de jour après la sortie de l'hôpital.
- Services sociaux : Ils peuvent aider à obtenir des aides financières, des aménagements de logement, ou un accompagnement pour la réinsertion professionnelle.
Aspects Psychologiques : Dépression et Gestion des Émotions
La dépression est une complication fréquente après un AVC, souvent liée aux changements radicaux dans la vie, à la perte d'autonomie et à la fatigue. Un soutien psychologique est souvent nécessaire pour aider les patients à gérer leurs émotions, à accepter leur nouvelle condition et à maintenir leur motivation dans le parcours de réadaptation. L'AVC peut également altérer la régulation émotionnelle, entraînant des réactions parfois disproportionnées.
En conclusion, l'AVC massif est une épreuve redoutable, mais grâce aux avancées médicales, aux techniques de rééducation innovantes et au soutien d'une équipe multidisciplinaire et de l'entourage, une récupération significative et une amélioration de la qualité de vie sont possibles. La clé réside dans une intervention rapide, une rééducation intensive et personnalisée, et une approche globale qui prend en compte les aspects physiques, cognitifs et émotionnels du rétablissement.
tags: #avc #pronostic #recuperation